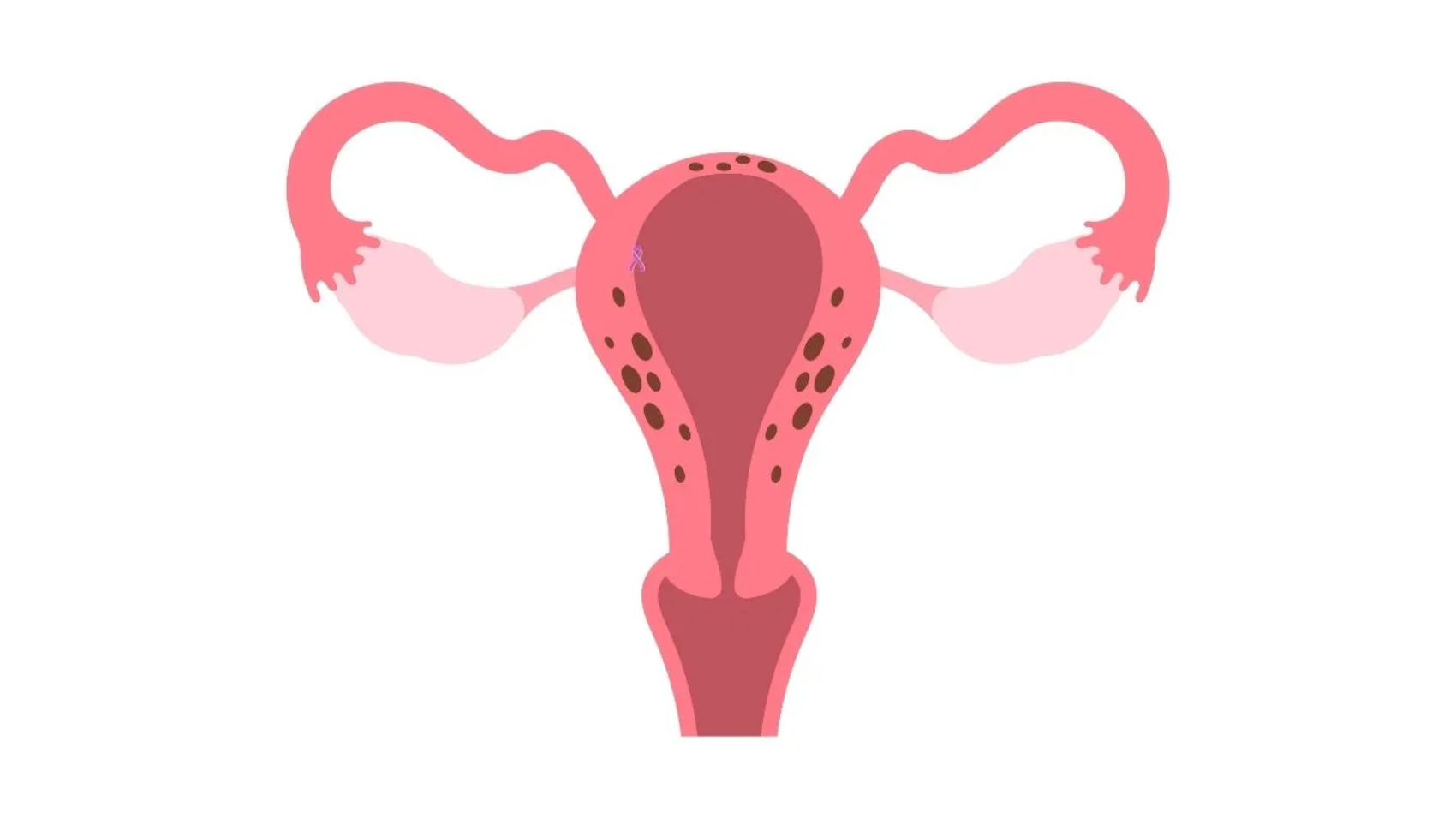
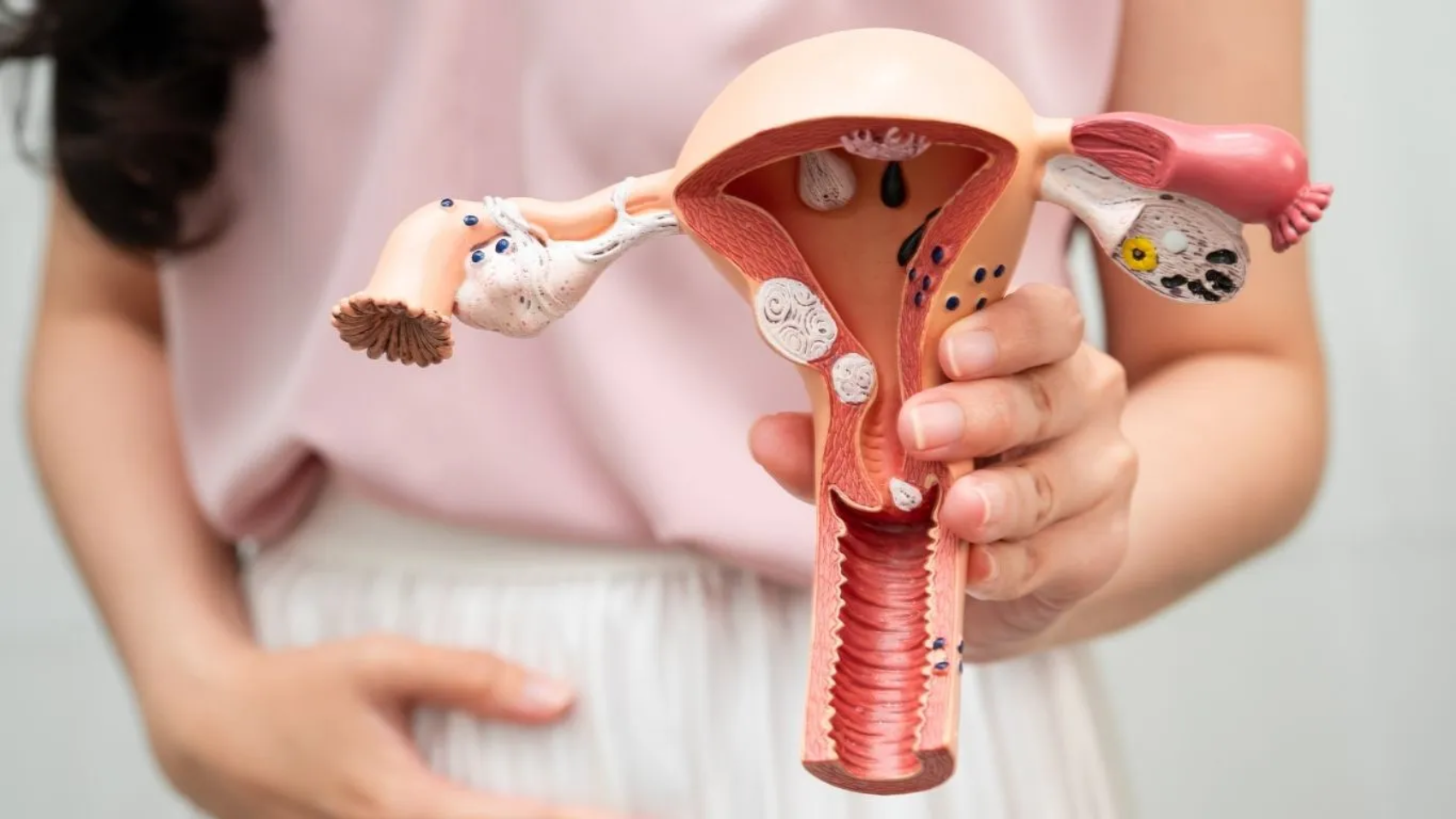
العضال الغدي هو اضطراب يحدث عندما تنمو بطانة الرحم، التي تُبطن عادةً الجدار الداخلي للرحم، داخل النسيج العضلي للرحم نفسه. ويواصل هذا النسيج أداء وظيفته الطبيعية خلال كل دورة شهرية، حيث يزداد سُمكًا ثم يتفتت وينزف. ومع مرور الوقت، يؤدي ذلك إلى زيادة حجم الرحم وحدوث تقلصات وآلام شديدة أثناء الحيض، بالإضافة إلى غزارة في النزيف الشهري.
هل يمكن الحمل مع وجود العضال الغدي؟
تستطيع الكثير من النساء المصابات بالعضال الغدي الحمل، إلا أن الدراسات توضح أن معالجة الحالة قبل محاولة الإنجاب تساهم في تحسين فرص الحمل وتقليل المضاعفات. فعندما لا يتم علاج العضال الغدي، قد يؤدي إلى تغيّرات التهابية وهيكلية داخل الرحم يمكن أن تعيق سير الحمل الطبيعي.
يحدث العضال الغدي عندما تمتد بطانة الرحم إلى داخل عضلة الرحم، مما يغيّر من طبيعة النسيج العضلي ويؤدي إلى تضخمه والتهابه. هذه التغيرات قد تؤثر في:
- قدرة البويضة المخصبة على الانغراس.
- نمو المشيمة.
- استقرار بيئة الرحم الضرورية لنمو الجنين.
كما أن زيادة سماكة جدار الرحم والالتهاب المزمن قد يؤديان إلى زيادة احتمال الولادة المبكرة أو ضعف نمو الجنين نتيجة صعوبة تمدد الرحم بشكل طبيعي.
يرتبط العضال الغدي غير المعالج بزيادة خطر بعض المضاعفات أثناء الحمل، ومن أبرزها:
- الولادة المبكرة: قد يؤدي تصلّب جدار الرحم وزيادة سماكته إلى حدوث انقباضات مبكرة، ما يرفع احتمال الولادة قبل الأوان.
- تباطؤ نمو الجنين: يحدّ الالتهاب واضطراب تدفق الدم في الرحم من وصول الأكسجين والعناصر الغذائية إلى الجنين، مما يعيق نموه الطبيعي.
- ارتفاع خطر الإجهاض: البيئة الالتهابية داخل الرحم قد تؤثر في انغراس الجنين واستقرار الحمل المبكر، مما يزيد من احتمالية الإجهاض.
العضال الغدي الخفيف وفرص الحمل الطبيعي
في الحالات الخفيفة من العضال الغدي، تكون التغيرات التي تصيب الرحم أقل حدة، مما يسمح له بالحفاظ على مرونته ووظيفته الطبيعية إلى حد كبير. هذا يعني أن فرص الحمل الطبيعي تبقى قائمة، وتكون المضاعفات أقل شيوعًا مقارنة بالحالات المتقدمة.
ومع ذلك، قد يسبب حتى العضال الغدي الخفيف مستوى من الالتهاب يؤثر على انغراس الجنين واستقرار الحمل المبكر، لذا فإن العلاج المسبق يساعد على تحسين بيئة الرحم وزيادة احتمالية الحمل الصحي.
أهمية العلاج قبل الحمل
يساعد علاج العضال الغدي قبل محاولة الحمل في استعادة توازن الرحم وتقليل الالتهاب، مما يعزز تدفق الدم ويحسّن من وظيفة بطانة الرحم. تشمل خيارات العلاج:
- الأدوية الهرمونية.
- الإجراءات الجراحية البسيطة التي تهدف إلى تقليل حجم النسيج المتأثر وتحسين حالة جدار الرحم.
تشير الأبحاث إلى أن النساء اللواتي خضعن للعلاج قبل الحمل يقل لديهن خطر مضاعفات مثل تسمم الحمل. مشاكل المشيمة، والولادة المبكرة مقارنةً بمن لم يتلقين علاجًا، ما يجعل الرعاية المسبقة خطوة أساسية لضمان حمل أكثر استقرارًا وأمانًا.
أعراض العضال الغدي أثناء الحمل
قد يكون الحمل هو الوقت الذي تُكتشف فيه الإصابة بالعضال الغدي لأول مرة. خاصة لدى النساء اللاتي لم تظهر عليهن أعراض واضحة سابقًا. ويمكن أن تختلف شدة الأعراض من حالة إلى أخرى، وتشمل أكثرها شيوعًا:
- ألم أو ضغط في الحوض نتيجة تضخم الرحم وتمدد الأنسجة.
- تقلصات في البطن قد تكون خفيفة أو تزداد مع نمو الجنين.
- نزف دموي خفيف في بعض الحالات، ويستوجب إبلاغ الطبيب فورًا.
- آلام أسفل الظهر بسبب الضغط الإضافي الناتج عن تضخم الرحم.
رغم هذه الأعراض، فإن العديد من النساء المصابات بالعضال الغدي يتمكنّ من إتمام حمل صحي وسليم، خصوصًا عند المتابعة الطبية المنتظمة واتباع الإرشادات العلاجية المناسبة قبل وأثناء الحمل.
اقرأ أيضًا: الأعراض الجانبية بعد استئصال الرحم.
المراجع: