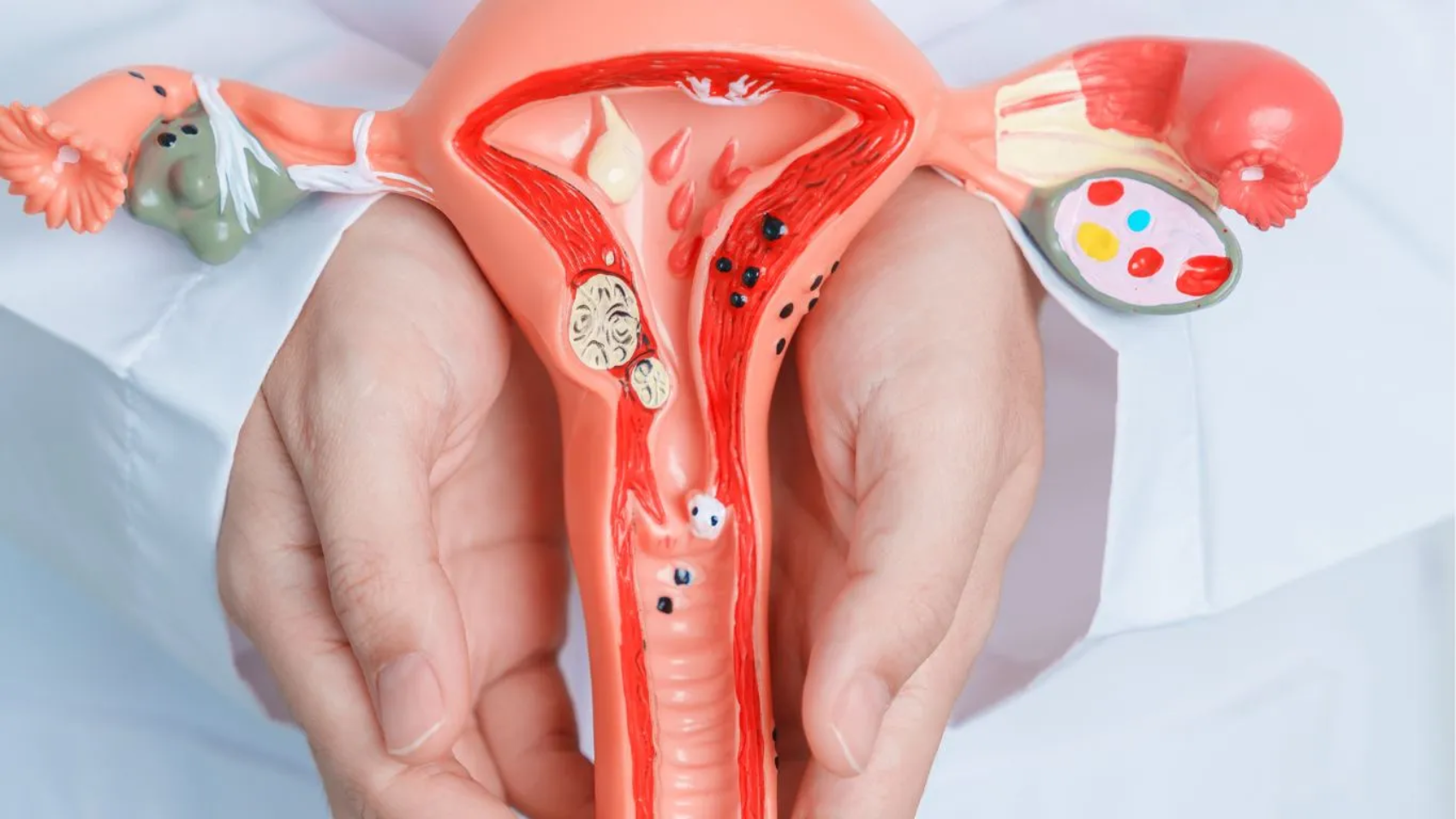
الورم الليفي الرحمي هو نوع من الأورام الحميدة التي تنمو في الرحم، ويُعتبر من أكثر الحالات شيوعًا بين النساء في سن الإنجاب. يتكون الورم الليفي من أنسجة عضلية وألياف ليفية تتكاثر داخل الرحم، وتختلف هذه الأورام في حجمها فقد تكون صغيرة جدًا أو كبيرة جدًا، كما يمكن أن تنمو في أماكن متعددة داخل الرحم.
هل تتحول الأورام الليفية إلى سرطانية؟
لا تعتبر الأورام الليفية أورام سرطانية كما أنها لا تتحول إلى سرطان إلا في حالات نادرة جدًا، ولا تزيد من خطر الإصابة بسرطانات أخرى، مثل سرطان الرحم أو سرطان عنق الرحم. ولكن بالرغم من ذلك من الضروري مراقبة أي تغيرات في حجم الورم الليفي أو الأعراض المرتبطة به من أجل التأكد من عدم وجود أي مشكلة صحية أخرى.
أنواع الأورام الليفية
هناك أنواع مختلفة من الأورام الليفية الرحمية تعتمد على مكان نموها. تشمل الأنواع المحددة للأورام الليفية الرحمية ما يلي:
- الأورام الليفية داخل جدار الرحم: وهي الأورام التي تنمو في الجدار العضلي للرحم. وهي النوع الأكثر شيوعًا.
- الأورام الليفية تحت المخاطية: تنمو هذه الأورام الليفية تحت سطح البطانة الداخلية للرحم.
- الأورام الليفية تحت المصلية: تنمو عادًة تحت بطانة السطح الخارجي للرحم. وتتميز في قدرتها على النمو بشكل كبير جدًا بحيثُ تنمو في الحوض.
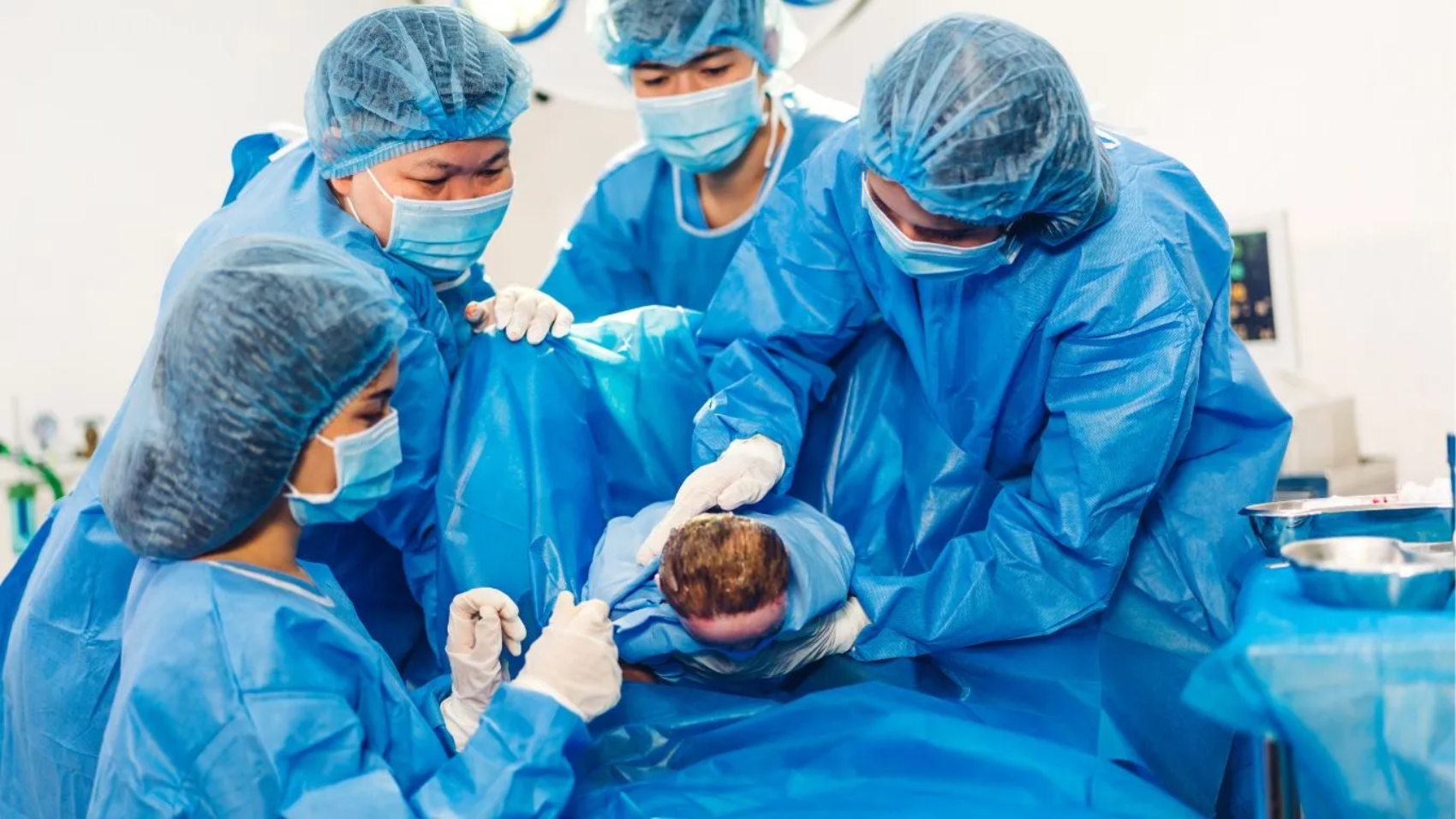
متى يحتاج الورم الليفي للاستئصال؟
يحتاج الورم الليفي إلى الاستئصال في بعض الحالات التي يتسبب فيها في مشاكل صحية خطيرة أو تؤثر بشكل كبير على حياة المرأة. من بين الحالات التي قد تستدعي الجراحة:
- إذا كان حجم الورم كبيرًا: إذا كان الورم الليفي ينمو بشكل كبير ويضغط على الأعضاء المجاورة، مما يسبب صعوبة في التبول أو حركة الأمعاء أو شعورًا بالثقل والانتفاخ.
- يسبب أعراضًا شديدة: إذا كان الورم يسبب أعراضًا مزعجة مثل الألم الشديد في الحوض، النزيف الغزير أو غير المنتظم.
- يؤثر على الخصوبة: في حال كانت الأورام الليفية تؤثر على الحمل أو تمنع الحمل، قد يكون من الضروري إزالة الورم لتحسين فرص الحمل أو لضمان صحة الحمل.
- الورم المتسبب في مضاعفات أثناء الحمل: إذا كانت الأورام الليفية تتسبب في مضاعفات أثناء الحمل، مثل حدوث الإجهاض المتكرر أو الولادة المبكرة.
يتم اتخاذ قرار الاستئصال عادةً بعد استشارة الطبيب المتخصص، والذي سيقيم الحالة بناءً على حجم الورم، الأعراض، والصحة العامة للمريضة.
اقرأ أيضًا: بطانة الرحم المهاجرة تعرف على أهم المعلومات
هل يرجع الورم الليفي بعد استئصاله؟
تشعر العديد من النساء بالقلق حيال الورم الليفي ويتساءلن عما إذا كان الورم سيعود بعد استئصاله أم لا. والإجابة هي نعم يمكن أن ينمو الورم الليفي مرة أخرى حتى بعد استئصاله، ولكن في حالات معينة تزداد احتمالية حدوث ذلك مثل:
السن الصغير للمريضة: من العوامل التي تزيد من احتمالية عودة الورم الليفي بعد استئصاله هو صغر سن المريضة. كلما كانت المرأة أصغر سناً، زادت فرص تكوّن الورم الليفي مرة أخرى بعد إزالتها. أما إذا كانت المرأة قريبة من سن اليأس فإن احتمالية عودتها يكون ضئيل.
- العوامل الفردية: هناك حالات لا يمكن تفسيرها بشكل واضح، حيث يعود الورم الليفي أكثر من مرة بعد استئصاله دون وجود سبب محدد. هذا يشير إلى أن هناك عوامل فردية قد تؤثر على إمكانية عودة الورم الليفي.
بناءً على ذلك، من المهم أن تتم متابعة الحالة بشكل دوري بعد العملية للتأكد من عدم عودة الورم. حيث تساعد المراجعات الطبية المنتظمة في اكتشاف أي تغيرات مبكرة في حالة الرحم.
المراجع:
- Uterine fibroids. (2024, September 9). Cleveland Clinic. https://my.clevelandclinic.org/health/diseases/9130-uterine-fibroids
- Website, N. (2024a, March 7). Fibroids. nhs.uk. https://www.nhs.uk/conditions/fibroids/#:~:text=Fibroids%20are%20non%2Dcancerous%20growths,as%20uterine%20myomas%20or%20leiomyomas.